一般内科や生活習慣病の診療もあります。
お気軽に相談ください。
Know us
何科を受診すれば良いかわからない場合も気軽にご相談してください。
症状や重症度によっては適切な診療科を紹介させていただきます。
他の医療機関と連携しております。
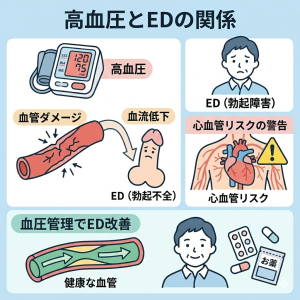
高血圧症

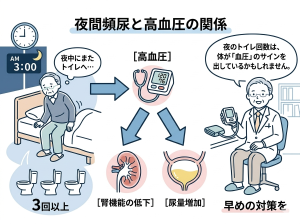
健康診断で「血圧が高め」と言われた

何から始めたら良いか分からない
そんな声をよく聞きます。
高血圧は静かに進行します。しかし、脳や心臓、腎臓に大きな負担をかけていきます。早めに気づき、毎日の習慣を少し変えるだけで大きな病気のリスクを減らせます。
高血圧症とは?
血管には血液がたえず流れています。血管にはホース(血管)の中を流れる水(血液)と同じように圧力がかかります。病院で測った血圧が140/90mmHg以上を「高血圧症」と呼びます。おうちで測る時は朝と夜の平均が135/85mmHg以上なら注意が必要です。
| 分類 | 上の血圧 (mmHg) | 下の血圧 (mmHg) | まずやること |
|---|---|---|---|
| 正常 | 〜119 | 〜79 | このまま維持! |
| 高め | 120-139 | 80-89 | 食事と運動を見直す |
| 高血圧 | 140以上 | 90以上 | 医師に相談する |
参考文献
- 日本高血圧学会.高血圧治療ガイドライン2019.2019年
- 厚生労働省.国民健康・栄養調査(2017).
高血圧症に関する医療コラム
【高血圧症】とは?健診で指摘されたら読む、最新ガイドラインを医師が解説
糖尿病

糖尿病は血液中のブドウ糖(血糖値)が高い状態が続く病気です。放置すると全身の血管が傷つき、失明・腎不全・脳卒中・心筋梗塞などの合併症が起こる可能性があります。40歳以上の6人に1人が糖尿病または予備群と推定され、日本人の健康課題の一つです。
糖尿病のタイプと治療
| タイプ | タイプ | 日本人での割合 | 推奨される治療の軸 |
|---|---|---|---|
| 1型 | 免疫の異常で膵臓がうまく働かない | 5%未満 | 専門的治療 |
| 2型 | 遺伝+食べ過ぎ・運動不足 | 最多 | 生活習慣改善+経口または注射薬 |
| 妊娠糖尿病 | 妊娠中のホルモン変化 | 妊婦の約1割 | 管理栄養+場合により薬 |
こんな症状が注意
症状が出た時点で血糖は相当高くなっていることも。
無症状でも年1回は健康診断で血液検査をオススメします。
- のどが渇く・水をよく飲む
- トイレが近い
- 食べているのに体重が減る・疲れやすい
- 傷が治りにくい、かすみ目、手足のしびれ など
危険な合併症
| 合併症 | 起こるタイミング | 予防法 |
|---|---|---|
| 網膜症(視力障害) | 高血糖が数年続いた | 年1回の眼底検査 |
| 腎症(人工透析に至ることも) | 尿たんぱく陽性から進行 | 減塩・血圧管理 |
| 神経障害(しびれ・痛み) | 発症後5年以上で増加 | 足の観察・禁煙 |
| 動脈硬化(心筋梗塞など) | HbA1c高値 +脂質異常 | LDLコレステロール管理 |

早期からの血糖・血圧・脂質の同時管理が大切です。
検査と診断の流れ
採血検査と尿検査をします。
| 検査項目 | 判断基準 | メモ |
|---|---|---|
| 空腹時血糖 | 126 mg/dL以上で疑い | 食事を抜いて採血 |
| HbA1c | 6.5%以上で疑い | 過去1〜2か月の平均血糖 |
| 75 g OGTT | 2時間値200 mg/dL以上 | 境界型の判定に有用 |
| 尿検査 | 尿糖・尿たんぱくなど | 合併症チェック |
生活習慣でできる5つのこと
- 朝ごはんを抜かない
- 野菜→主菜→ご飯の順で食べる
- 毎日30分、早歩きや軽い筋トレ
- 清涼飲料水は水・お茶に置き換え
- 寝る2時間前から食べない
最新の薬物療法 ― GLP-1受容体作動薬に注目
GLP-1受容体作動薬とは?
食事をすると小腸から出るホルモン「GLP-1」を人工的に高め、
- すい臓の働きを助け血糖を下げる
- 胃腸の動きをゆっくりにして食欲を抑える
- 体重減少をサポートする
という“3つの効果”で2型糖尿病をコントロールします。
低血糖が起こりにくく、体重が気になる方にも選ばれています。
日本で使える主なGLP-1製剤
| 製品名(一般名) | 投与間隔 | 特徴 |
|---|---|---|
| リベルサス®(経口セマグルチド) | 1日1回内服 | 世界初の飲むGLP-1、注射が苦手でも続けやすい |
| オゼンピック®(皮下注セマグルチド) | 週1回 | 体重への効果が高い |
| マンジャロ®(皮下注チルゼパチド) | 週1回 | GLP-1+GIPの二重作用、新しい選択肢 |
| トルリシティ®(皮下注デュラグルチド) | 週1回 | ペン型で操作簡単 |
食事のヒント:低GI食品
GI(グリセミック・インデックス)って?
食べ物を食べたあと、どれくらい速く血糖値が上がるかを 0〜100 で表した指標です。
- GIが高い(70以上)……血糖が急上昇しやすく、インスリンが大量に出る
- GIが中等度(56〜69)……血糖上昇は中くらい
- GIが低い(55以下)……血糖の上がり方がゆるやかで、長くエネルギーが続く
血糖が急激に上がると、体は余った糖を脂肪に変えてため込みやすくなり、空腹感も早く戻ります。低GI食品を選ぶことで血糖値の「ジェットコースター」を防ぎ、食後の眠気やドカ食いを抑えられるのです。
| 低GI食品(一例) | 食べ方のアイデア | ワンポイント |
|---|---|---|
| オートミール | 温かい無脂肪ミルクで粥状+バナナ少々 | はちみつよりシナモンで香り付け |
| 玄米ご飯 | カレーや丼物のご飯を玄米に置き換え | よく噛むと満腹感アップ |
| 全粒粉パン | 野菜&チキンのサンドイッチ | マヨネーズは少なめに |
| そば | わかめ・ねぎ・卵でタンパク質追加 | つゆは飲み干さない |
| りんご | 皮ごと1/2個をおやつに | 皮に食物繊維が豊富 |
| 無糖ヨーグルト | くるみやアーモンドをトッピング | フルーツソースは低糖のもの |
| 枝豆 | 塩ゆでして間食代わりに | たんぱく質&食物繊維が同時に取れる |
| ミックスナッツ(無塩) | 1日20粒までを目安 | 噛む回数が増え満腹感◎ |
| ブロッコリー | 温野菜サラダにして主菜の付け合わせ | 水溶性ビタミンを逃さないよう蒸す |
| 鶏むね肉 | 塩こうじで下味→グリル | 低脂質なのに高たんぱく |
実践ポイント
- 主食を「白→茶色」へ
白米や食パンを、玄米や全粒粉パンに変えるだけでGIを大幅ダウン。 - 「ベジファースト」を習慣に
食物繊維が豊富な野菜やきのこを最初に食べると、後から食べる炭水化物の吸収をゆるやかにします。 - ゆっくり噛んで“20分ルール”
満腹中枢が働くまで約20分。しっかり噛むと血糖の急上昇を防ぎ、食べ過ぎも防止できます。 - 飲み物も要チェック
ジュース・スポーツドリンクは高GI。水・麦茶・無糖コーヒーがベター。 - 加工度の低い食材を選ぶ
精製度が高いほどGIは上がります。玄米や根菜そのものを使うとGOOD。
糖尿病よくある質問(Q&A)
-
糖尿病は完治しますか?
-
今の医学では「完全に治る」とは言えませんが、血糖を正常に保つことで合併症を防ぎ、健康な人と変わらない生活が送れます。
-
スポーツドリンクはダメですか?
-
500 mLに角砂糖約10個分の糖が入っています。のどが渇いた時は水や麦茶を選びましょう。
-
子どもでも2型糖尿病になりますか?
-
小学生ではまれですが、中学生以降は増えています。運動不足とジュースの飲み過ぎに注意が必要です。
-
お酒はどのくらいなら大丈夫?
-
日本酒1合、ビール中瓶1本が目安ですが、週に2日は休肝日を設けましょう。
-
市販の糖質オフ商品は安心?
-
糖質は少なくても脂質やカロリーが高い場合があります。成分表示を確認して選びましょう。
-
GLP-1製剤はいつから始めればいい?
-
食事・運動と内服薬で目標HbA1cに届かない時、肥満が合併する時などに検討します。医師と相談しましょう。
-
週1回のGLP-1製剤自己注射は痛いですか?
-
超極細針と押しボタン式ペンで「チクッとする程度」という声が多いです。慣れれば30秒で終わります。
-
GLP-1製剤で低血糖になりますか?
-
単独使用ではまれです。ただし他の血糖降下薬と併用する場合は注意が必要です。夜間の空腹時低血糖を防ぐため、夕食後の間食や飲酒を控えましょう。
-
GLP-1製剤で体重はどれくらい減りますか?
-
個人差がありますが、臨床試験では半年で5〜10%の減量例が報告されています。運動と組み合わせると効果アップします。
-
GLP-1製剤を妊娠中や授乳中に使えますか?
-
現在は安全性が十分ではありません。妊娠を計画している場合は必ず医師に相談してください。
参考文献
- 日本糖尿病学会『糖尿病診療ガイドライン2024』jds.or.jp
- GLP-1製剤の作用と使用経験(市立三次中央病院 薬剤師解説)kusuki-clinic.com
- 経口セマグルチド(リベルサス®)国内承認情報(ノボ ノルディスク ファーマ)msd.co.jp
脂質異常症
血液中の脂(あぶら)のバランスが崩れている状態です。
具体的には、、
| タイプ | 判定基準(空腹時) | ポイント |
|---|---|---|
| LDLコレステロール高値 | 140 mg/dL 以上 | “L”は「Lower がいい」のL。悪玉。 |
| HDLコレステロール低値 | 40 mg/dL 未満 | “H”は「Highが望ましい」のH。善玉。 |
| 中性脂肪(TG)高値 | 150 mg/dL 以上 | エネルギーの余り。 |
| non‑HDLコレステロール | 170 mg/dL 以上 | LDLを含む悪玉の総合値。 |
どうして起こるの? ― 4大原因
生活習慣+体質が合わさると発症リスクが跳ね上がります。
- 食事の偏り:揚げ物・スナック・甘い飲料・アルコール過多
- 運動不足:脂質を使いきれず余る
- 遺伝的要因:家族性高コレステロール血症(FH)は10万人に1〜2人
- 病気・薬の影響:甲状腺機能低下症、ネフローゼ症候群、ステロイド薬など
自覚症状はある?
ほぼ無症状です。
ただし以下の症状は身体の赤信号です。
- 目の周りの黄色腫(脂肪の塊)
- アキレス腱の肥厚(家族性に多い)
- 強い胸痛や息切れ(心筋梗塞のサイン)
「痛くもかゆくもない」
だからこそ、定期的な血液検査が大切です。
診断の流れ
- 健康診断やクリニックで採血検査(空腹時が基本)
- 数値が高ければ 生活習慣の聞き取り
- 動脈硬化の程度を調べる(頸動脈エコー・脈波検査)
- 糖尿病・高血圧・喫煙歴など他のリスク評価する
まずは生活習慣改善 ― 3本柱
食事療法のコツ(1日 1800 kcal 例)
| 時間 | メニュー例 | 解説 |
|---|---|---|
| 朝 | トースト(全粒粉)+ゆで卵+無糖ヨーグルト+バナナ | 食物繊維でコレステロール吸着 |
| 昼 | 玄米おにぎり2個+サバ缶+サラダ+味噌汁 | EPAでTG↓、塩分は1日6g以内 |
| 夕 | 鶏むね肉と野菜の蒸し物+冷奴+わかめスープ | 蒸す・煮るで油カット |
| 間食 | 素焼きナッツ10粒+麦茶 | 良質な脂質&ポリフェノール |
覚えておく3つのキーワード
- 低GI食品:玄米・オートミールで血糖&TG上昇を抑制
- “まごわやさしい”:豆・ごま・わかめ・野菜・魚・椎茸・芋
- 水溶性食物繊維:オクラ・海藻・大麦でLDLを下げる
運動療法
達成のコツ
- 通勤は一駅手前で降りて15分歩く
- デスクワーク30分ごとに立ち上がりストレッチ
- スクワット10回×3セットで基礎代謝アップ
体重管理&禁煙・節酒
- BMI22前後が日本人の最適体重
- タバコはHDLを下げ、動脈硬化を加速
- アルコールは1日純アルコール20 g以下&休肝日を
BMI計算機
薬物療法はいつ始める?
ガイドラインによると以下になります。
- LDL ≥ 180 mg/dL または
- non‑HDL ≥ 220 mg/dL
| 薬剤 | 作用 | 主な副作用 |
|---|---|---|
| スタチン系 | LDL↓(20〜50%) | 筋肉痛、肝機能障害 |
| エゼチミブ | コレステロール吸収抑制 | 下痢、肝機能障害 |
| EPA製剤 | TG↓ & 抗炎症 | 魚臭さ、胃もたれ |
| フィブラート系 | TG↓(30〜50%) | 胆石、筋肉痛 |
| PCSK9抗体 | LDL大幅↓(50%以上) | 注射部位反応、コスト高 |
合併症を防いでいく!
脂質異常症の放置は重大な健康被害をおこします。
早めの治療=将来のQOL(生活の質)向上につながります。
- 心血管系:狭心症・心筋梗塞・脳卒中
- 末梢血管:閉塞性動脈硬化症(足が冷たい・痛い)
- 膵炎:TG > 1000 mg/dL で急性膵炎リスク
予防の10か条
- 朝食を必ず食べる
- 週2回は青魚
- 揚げ物は週1回以下
- ジュースより無糖飲料
- 間食は200 kcal以内
- 夕食は寝る3時間前まで
- エレベーターより階段
- 休日も1万歩
- 毎年健診を受ける
- 7時間睡眠
脂質異常症よくある質問Q&A
-
脂質異常症は遺伝しますか?
-
お父さんお母さんが若くして心筋梗塞を起こした場合、家族性高コレステロール血症の可能性があります。遺伝子だけでなく、家族の食習慣も似るので要注意です。
-
子どもでもなりますか?
-
スナック菓子やジュースのとり過ぎ、運動不足で中学生でも中性脂肪(TG)が高い例があります。部活・運動や外での遊びが大切です。
-
コレステロールは全部悪いの?
-
コレステロール(脂)はホルモンや細胞膜の材料になります。でも多すぎると血管にたまります。HDLは血管の掃除屋さんの役目で“善玉”とよばれます。
-
卵は食べちゃダメ?
-
1日1個なら問題ありません。むしろ良質なたんぱく源になります。
-
痩せていれば安心?
-
体型が細くても内臓脂肪が多い「隠れ肥満」があります。血液検査の数値を確認しましょう。
-
サプリで治りますか?
-
オメガ3や食物繊維サプリはあくまで補助的な役割です。食事・運動の代わりにはなりません。
-
お酒はどのくらいまで?
-
ビール中瓶1本、日本酒1合、ワイン2杯相当を超えないようにし、週2日以上の休肝日を。
-
数値が良くなったら薬はやめられる?
-
医師と相談しながら段階的に減量は可能です。自己判断はNG。
花粉症

花粉症は、体に入った花粉を追い出そうとする「免疫(=体を守る反応)」が過剰に働いて起こるアレルギーです。
主な症状はくしゃみ、鼻水、目のかゆみです。内服薬や点眼薬で症状を抑える治療を行っております。
毎年やってくる「花粉症」でお悩みの方へ

目が痒くて勉強や仕事に集中できない

鼻水のせいで夜ぐっすり眠れない
そんなつらい思いをしていませんか?
実は、日本人の約4割(※)が花粉症だと言われています。
この記事では、花粉症がなぜ起こるのか、どうすれば楽になるのかを、現場の医師の視点でどこよりもわかりやすく解説します。
花粉症のメカニズム:体の中で何が起きている?
花粉症は、体が花粉を「敵(ウイルスなど)」だと勘違いして、全力で追い出そうとしている状態です。
「コップの水」に例えるとわかりやすい!

- 体の中に「花粉を受け止めるコップ」があるイメージです。
- 毎年花粉を浴び続けると、コップにどんどん花粉の記憶が溜まっていきます。
- コップから水が溢れた瞬間、体が「もう限界だ!」と反応し、花粉症が発症します。
症状が出る仕組み

体に花粉が入ると、**「ヒスタミン」**という物質が放出されます。
- 鼻水:花粉を洗い流そうとする。
- くしゃみ:花粉を外へ吹き飛ばそうとする。
- 鼻詰まり:鼻の粘膜(=内側の壁)を腫らして、花粉を通さないようにする。
あなたは大丈夫?
花粉症チェックリスト
風邪だと思っていたら、実は花粉症だったということもよくあります。
3つ以上当てはまる方は、受診を検討しましょう。
- 鼻水が無色透明でサラサラしている
- 連続して何度もくしゃみが出る
- 目に強いかゆみやゴロゴロ感がある
- 晴れた日や風の強い日に症状が悪化する
- 熱はないのに、鼻の症状が2週間以上続いている
- 喉(のど)や耳の奥がかゆくなることがある
病院での治療と自宅でのケア
当院では、患者さんのライフスタイルに合わせた治療を提案しています。
1. 病院での主な治療
| 治療法 | 内容 | こんな方におすすめ |
| 抗ヒスタミン薬 | 飲み薬でアレルギー反応を抑えます。 | 鼻水・くしゃみを楽にしたい方 |
| 点鼻薬・点眼薬 | 鼻や目に直接薬を届けます。 | 鼻詰まりや目のかゆみが強い方 |
| 舌下免疫療法 | 毎日少量の薬を舌の下に置き、体を花粉に慣らします。 | 根本から治したい方(スギ・ダニのみ) |
当院のこだわり:
最近は「眠くなりにくい薬」の選択肢が増えています。受験生やドライバーの方も、あきらめずにご相談ください。
2. 自宅でできる最強の対策
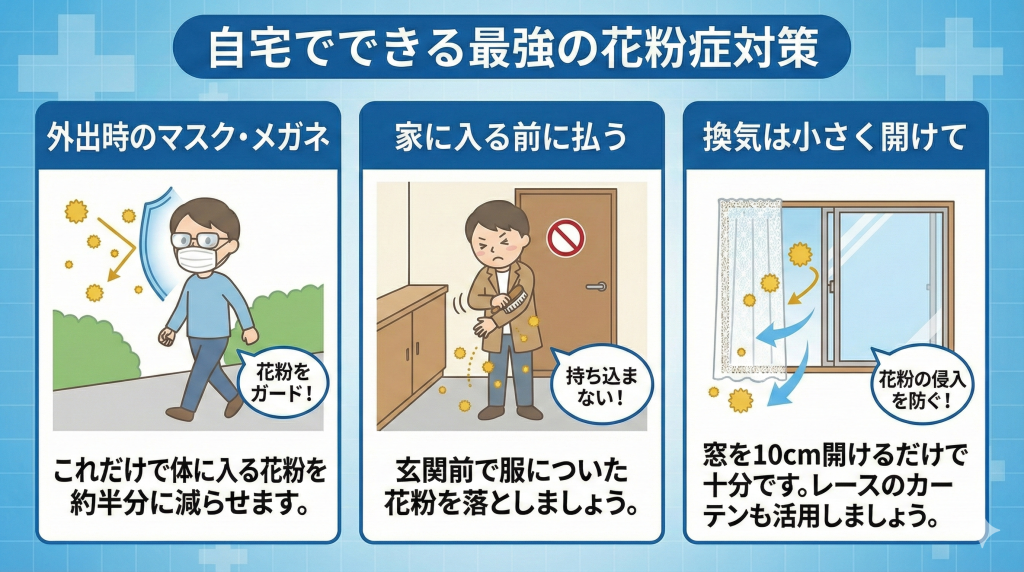
- 外出時のマスク・メガネ:これだけで体に入る花粉を約半分に減らせます。
- 家に入る前に払う:玄関前で服についた花粉を落としましょう。
- 換気は小さく開けて:窓を10cm開けるだけで十分です。レースのカーテンも活用しましょう。
花粉症よくある質問Q&A
-
市販薬を飲んでいるのですが、病院に行ったほうがいいですか?
-
はい、おすすめします。 市販薬の中には、喉が渇きやすかったり、眠気が強かったりするものもあります。病院では保険が適用されるため、トータルの費用が安く抑えられるケースも多いです。
-
花粉症の時期に「顔の肌荒れ」がひどくなるのはなぜ?
-
「花粉皮膚炎」の可能性があります。 花粉が肌に付着して炎症を起こしている状態です。保湿をしっかり行い、バリア機能を高めることが大切です。当院ではお肌の相談も承ります。
-
花粉症と食物アレルギーは関係ありますか?
-
密接に関係しています。 「口腔アレルギー症候群(こうくうあれるぎーしょうこうぐん)」といい、特定の果物(リンゴ、桃など)を食べると喉が痒くなることがあります。これは果物に含まれる成分が花粉に似ているためです。心当たりがある方はご相談ください。
参考文献
花粉症に関する医療コラム
【医師解説】花粉症のつらい症状と「くしゃみでの尿もれ」対策|昭島駅前の内科・泌尿器科
【花粉症対策】症状・治療法・舌下免疫療法を医師が解説
昭島で花粉症を乗り切る!自宅でできる「おすすめセルフケア」3選
| 泌尿器科・内科・皮ふ科 | 月 | 火 | 水 | 木 | 金 | 土 | 日・祝 |
|---|---|---|---|---|---|---|---|
| 8:45~ 12:30 | 休 | ● | ● | ● | ● | ● | 休 |
| 14:00 〜 17:30 ※17:15最終受付 | 休 | ● | ● | ● | ● | ● | 休 |
この記事を執筆した人

-
あきしま駅前泌尿器科内科 院長
日本泌尿器科学会認定・泌尿器科専門医
最新の投稿
- 4月 2, 2026高血圧症の症状・治療・予防法|最新ガイドライン対応の全知識
- 6月 12, 2024リベルサス(飲み薬)
- 6月 12, 2024マンジャロ(注射)
- 5月 7, 2023マイコプラズマ