💡 この記事のサマリー
高血圧症とは、診察室血圧140/90mmHg以上、または家庭血圧135/85mmHg以上の状態です 。2025年の最新ガイドライン(JSH2025)では、脳卒中や認知症予防のため、年齢を問わず130/80mmHg未満への厳格な降圧が目標とされました 。高血圧は単なる血管の病気ではなく、夜間頻尿(夜間多尿)の原因や、将来的な心血管事故の予兆としてのED(勃起不全)、さらには腎不全や尿路結石の再発にも深く関与します 。治療には1日6g未満の減塩と適正体重の維持、そして早期の薬物介入が不可欠です 。昭島駅徒歩2分の当院では、内科と泌尿器科の専門的知見を統合し、全身の血管と腎機能を守るトータルケアを提供しています。
目次
高血圧症とは?
高血圧症とは、診察室血圧140/90mmHg以上、または家庭血圧135/85mmHg以上が続く状態です。 自覚症状がないまま血管を傷め、「脳卒中」「心筋梗塞」「腎不全」を招くサイレントキラーです 。2025年の最新指針では、全年齢で130/80mmHg未満への厳格管理が推奨されています 。昭島駅徒歩2分の当院では、内科・泌尿器科の両面から血圧管理を行っています。

高血圧症の基本:なぜ「沈黙の殺人者(サイレントキラー)」と呼ばれるのか
血圧とは、心臓から送り出された血液が血管の壁を押す圧力のことです 。
血圧を決定する「血管のホース」理論
血圧は以下の2つの要素で決まります 。
- 心拍出量: 心臓が1回の拍動で送り出す血液の量
- 末梢血管抵抗: 血管の細さや、壁のしなやかさ(硬さ)
血管を庭に水をまく「ホース」に例えると、蛇口を全開にする(心拍出量アップ)か、ホースの先を細く絞る(血管抵抗アップ)と、水圧(血圧)が上がります。高血圧が続くと血管は常に高い圧力にさらされ、厚く硬くなります。これが動脈硬化です 。

日本の現状:4,300万人の危機
現在、日本には約4,300万人の高血圧患者がいると推計されていますが、適切にコントロールできているのはわずか1,200万人程度です 。
- 未治療・認知なし(1,400万人): 自分が病気だと気づいていない 。
- 治療中だが管理不良(1,250万人): 薬を飲んでいるが、目標値まで下がっていない 。
2025年最新ガイドライン(JSH2025)の改訂ポイント
2025年、日本の高血圧治療は大きな転換点を迎えました。昭島市の皆さんに知っていただきたい最重要トピックです。
全年齢で「130/80mmHg未満」へ一本化
以前は75歳以上の高齢者は140/90mmHgで良いとされていましたが、JSH2025では「年齢にかかわらず、忍容性(ふらつき等の副作用がないこと)があれば130/80mmHg未満を目指す」ことが標準となりました 。
治療の早期介入:1カ月以内の決断
「様子を見ましょう」という言葉で放置するリスクが明確化されました。ガイドラインでは、診断から原則1カ月以内に目標値に達しない場合、迅速に薬の追加や変更を検討する(早期ステップアップ)ことが強調されています 。
高血圧の分類:本態性と二次性
高血圧には大きく分けて2つのタイプがあります。
本態性高血圧
(全体の約9割)
遺伝的な体質に加え、食塩の過剰摂取、肥満、運動不足などの生活習慣が重なって発症します 。
二次性高血圧
特定の病気が原因で起こる高血圧です。
- 腎血管性高血圧: 腎臓の血管が狭くなる 。
- 原発性アルドステロン症: 副腎から血圧を上げるホルモンが出すぎる 。 原因を突き止め、治療すれば血圧が完治(正常化)する可能性があります 。
放置するとどうなる? 恐ろしい合併症
高血圧は全身の血管をボロボロにします。
血圧が高い状態=血管がずっと力こぶを出している状態です。
これにより血管は疲れてボロボロになってしまいます。
その結果、次の病気が起こる可能性が高まります。
脳へのダメージ
脳出血、脳梗塞。収縮期血圧を5mmHg下げるだけで、脳卒中リスクは13%低下します 。
心臓へのダメージ
心筋梗塞、狭心症、心不全。心臓が肥大し、ポンプ機能が失われます 。
腎臓へのダメージ
腎不全。腎臓は血管の塊であり、血圧の影響を最も受けやすい臓器です 。
血管・眼へのダメージ
大動脈瘤、眼底出血。突然死や視力低下を招きます 。
これらは命に関わることもあります。
命に関わらないまでも、生活が変わってしまう病気です。
実際、日本では年間約10万人が高血圧に関連した病気で亡くなると推定されています。
早めの対策で大きな病気を未然に防ぎましょう。
診断と測定:家庭血圧こそが「真実」
当院では、診察室での測定よりも「家庭血圧」の数値を最優先して治療方針を決定します 。
なぜ家で測るべきなのか?
- 白衣高血圧: 病院では緊張して高くなるが、家では正常 。
- 仮面高血圧: 病院では正常だが、職場や早朝だけ高い。これは脳卒中リスクが非常に高い危険な状態です 。

正しい家庭血圧の測り方
- 朝: 起床後1時間以内、排尿後、服薬・朝食前。
- 夜: 夜は寝る前にリラックスして測る
- 姿勢: 椅子に深く腰掛け、1〜2分安静にしてから測定。カフ(腕帯)の高さは心臓と同じ高さに合わせます 。
- 毎日2回、7日間の平均をメモする

最初から頑張らずに、週に1回からでも血圧を測定してみましょう。
生活習慣の改善(非薬物療法):当院の具体的指導
薬を飲む前に、あるいは薬と並行して必ず行うべき「自分で行う治療」です 。
① 減塩:1日6g未満が絶対目標
日本人の平均塩分摂取量は約10gであり、あと4gの削減が必要です 。
- だし・酸味を活用: 醤油の代わりにレモンや酢、香辛料を使いましょう 。
- 麺類の汁は残す: これだけで2〜3gの減塩が可能です 。
| よくある食品 | 塩分 (目安) | 減塩のアイデア |
|---|---|---|
| ラーメン(汁あり1杯) | 約6.0 g | スープを残す |
| うどん(かけ) | 約4.0 g | つゆを 1/3 残す |
| 味噌汁(1杯) | 約1.5 g | 味噌を半量・具を増やす |
| 梅干し(1個) | 約2.0 g | 1日1個まで |
| 塩鮭(切り身1枚) | 約3.0 g | 減塩タイプを選ぶ/酒で洗う |
| ハム(2枚) | 約1.2 g | 野菜で挟んで量を控える |
| インスタントラーメン | 約5.5 g | 粉末スープを半量に |
| ポテトチップス(小袋) | 約0.6 g | 一度に半分だけ食べる |
| たくあん(2切れ) | 約1.0 g | 水にさらして塩抜き |
| しょうゆ(大さじ1) | 約2.6 g | 小皿で「つける」方式に |
② 減量:BMI 25未満を目指す
1kgの減量で、血圧は約1〜2mmHg低下すると期待されています 。
③ 運動:毎日30分以上の有酸素運動
「ややきつい」と感じる程度の速歩(ウォーキング)が最も効果的です 。
④睡眠:よく寝る
眠ると血圧もひと休み。6〜8時間を目安に。
⑤禁煙禁酒:タバコをやめる・お酒を控える
血管への刺激を減らしましょう。
降圧薬の種類と選び方
JSH2025では、降圧薬が特性に応じてG1〜G3の3つのグループに分類されました 。
G1(主要降圧薬):最初に選ぶべき薬
- 長時間作用型Ca拮抗薬: 血管を広げて血圧を下げる 。
- ARB / ACE阻害薬: 血管を収縮させるホルモンをブロックし、腎臓を保護する 。
- 少量サイアザイド系利尿薬: 余分な塩分と水分を尿として排出する 。
- β遮断薬: 心臓の過剰な働きを抑え、心不全や心筋梗塞後の方に有効 。
これらの薬剤は、患者の病態(糖尿病、腎機能、心機能など)に応じて選択・併用され、高血圧治療の基幹となるものです。
泌尿器科と高血圧の切っても切れない関係
ここからは「あきしま駅前泌尿器科内科」ならではの専門的な視点で、高血圧とおしっこの関係を解説します。
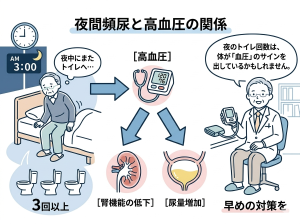
① 高血圧と「夜間頻尿」の深い関係
夜中に何度もトイレに起きる症状、実は高血圧のサインかもしれません。
- メカニズム: 血圧が高いと心臓から利尿ホルモンが過剰に出たり、腎臓が圧力を逃がそうとして大量の尿を作ります(夜間多尿) 。
- 泌尿器科の役割: 前立腺肥大症の治療と並行して血圧管理を行うことで、夜間のトイレの回数を減らすことが可能です。
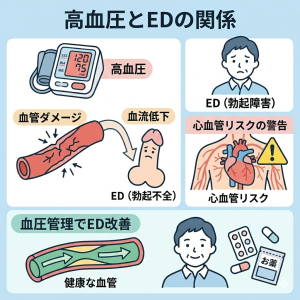
② ED(勃起不全)は「血管の悲鳴」
「男性性機能障害診療ガイドライン2025」では、EDを全身の動脈硬化の初期症状として位置づけています 。
- 血管性ED: 陰茎の血管は心臓の冠動脈よりも細いため、高血圧によるダメージが最も早く「勃起力の低下」として現れます 。
- 専門医の選択: 降圧薬の中にはEDを悪化させるもの(古いβ遮断薬や利尿薬)と、中立または好影響を与えるもの(ARB等)があります 。当院では性機能に配慮した処方を行います。
③ 蛋白尿・腎不全の
「負のスパイラル」
腎臓は「毛細血管の集合体」であり、高血圧で真っ先に破壊されます。
- 腎硬化症: 血圧が高いと腎臓が壊れ、腎臓が悪くなると血圧を上げるホルモンが出て、さらに血圧が上がるという悪循環に陥ります 。
- 尿検査の意義: 蛋白尿を毎回の診察でチェックすることで、腎不全への進行を食い止めます 。
④ 尿路結石とメタボの連鎖
「尿路結石症診療ガイドライン2023」では、生活習慣病(高血圧・糖尿病・脂質異常症)が結石再発の強力なリスク因子であることが示されました 。
- 再発予防: 適切な血圧管理と食事指導(減塩など)は、激痛を伴う尿路結石の再発率を低下させることに直結します 。
よくある質問13選(FAQ)
-
健診で血圧が高いと言われました。すぐ病院に行くべき?
-
まずは落ち着いて、家庭用血圧計で1週間ほど朝晩測ってみましょう。その平均が高い場合は受診をおすすめします。
-
薬を飲み始めると一生やめられないのですか?
-
いいえ。生活習慣の改善(5kg以上の減量や徹底した減塩など)が成功し、正常血圧を維持できれば、薬の減量や中止が可能なケースも20〜30%あります 。自己判断で中止せず、当院医師と相談しましょう。
-
上の血圧だけ高い「収縮期高血圧」は放置していいですか?
-
非常に危険です。高齢者に多いこの状態は、血管のしなやかさが失われている証拠で、脳卒中の最大のリスク要因です。130/80mmHg未満を目指した治療が必要です 。
-
お酒を飲むと血圧が下がるので、飲酒は健康に良いですか?
-
一時的には血管が広がり下がりますが、翌朝には「リバウンド」で急上昇し、血管に大きな負担をかけます 。習慣的な飲酒は心房細動や心不全のリスクを高めるため、男性は1日1合程度に控えましょう 。
-
コーヒー(カフェイン)は血圧に影響しますか?
-
一時的に血圧を上昇させます。血圧測定の30分前や、不整脈がある方の過剰摂取は避けるべきです 。
-
降圧薬でED(勃起不全)になると聞きましたが本当ですか?
-
一部の古い薬(利尿薬など)では報告がありますが、当院が主に使用する最新の降圧薬(ARB等)はむしろ血管を保護し、EDに対して中立または好影響なものが多いです 。
-
冬場に血圧が急上昇するのはなぜですか?
-
寒さで表面の血管が収縮するためです。昭島市でも冬場は「ヒートショック(激しい温度変化による事故)」が多発します。脱衣所を暖める等の環境対策を指導しています 。
-
二次性高血圧とは何ですか?
-
腎臓の病気やホルモン異常など、特定の原因があって起こる高血圧です 。若年で発症した場合や、薬が効きにくい場合に疑われます。原因を除去すれば完治の可能性があります 。
-
薬を飲み忘れた時はどうすればいいですか?
-
2回分を一度に飲むのは絶対に避けてください。気づいた時に1回分を飲みますが、次の服用が近い場合は1回分飛ばします 。事前にルールを決めておくと安心です。
-
血圧が高いと「おしっこが近くなる」のは気のせいですか?
-
気のせいではありません。高血圧によって心臓から「利尿ホルモン」が出たり、腎臓が圧力を逃がそうとして尿を多く作ることが医学的に証明されています 。
-
サプリメントで血圧を下げられますか?
-
DHA・EPA や GABA などを含む食品で血圧低下が報告されていますが、個人差が大きく医師の治療や生活改善の補助という位置づけです。まずは減塩と運動を優先しましょう。
-
家庭用血圧計は腕と手首、どちらが正確?
-
基本は上腕式が推奨です。手首式は正しい位置(心臓の高さ)で測りにくく、数値がばらつくことがあります。上腕に巻くタイプを選びましょう。
-
昭島駅前の当院を受診するメリットは何ですか?
-
泌尿器専門医としての腎・生殖機能管理と、一般内科としての全身管理を一度に受けられる点です。血液・尿検査、超音波を駆使し、最短ルートで最適な治療を提供します。
高血圧症に関する医療コラム
【高血圧症】とは?健診で指摘されたら読む、最新ガイドラインを医師が解説
【医師解説】夜中のトイレは「血圧」のサイン?昭島で始める高血圧と夜間頻尿対策
施設情報とWeb予約
あきしま駅前泌尿器科内科は、昭島駅南口から徒歩2分。お仕事帰りや買い物ついでに立ち寄りやすい立地です。
- 住所: 〒196-0015 東京都昭島市昭和町2丁目1-6 Te昭島ビル 4F
- 電話: 042-519-5977
- 駐車場: 提携駐車場あり
- Web予約: 24時間受付中
参考文献
- 日本高血圧学会「高血圧管理・治療ガイドライン 2025(JSH2025)」
- 日本性機能学会/日本泌尿器科学会「男性性機能障害診療ガイドライン 2025」
- 日本泌尿器科学会「LOH症候群 診療の手引き 2022」
- 日本泌尿器科学会「尿路結石症 診療ガイドライン 2023(第3版)」
- 阿部雅紀「高血圧管理・治療ガイドライン 2025 〜改訂ポイント〜」日大医誌 2025
- 日医かかりつけ医機能研修制度 令和6年度応用研修会資料「かかりつけ医の高血圧症管理」(大屋祐輔 先生)
- 日本高血圧学会「一般向け『高血圧治療ガイドライン2019』解説冊子」
この記事を執筆した人

-
あきしま駅前泌尿器科内科 院長
日本泌尿器科学会認定・泌尿器科専門医
順天堂大学医学部卒業
医学博士(順天堂大学大学院医学研究科泌尿器外科学 大学院卒業 博士号取得)
最新の投稿
- 4月 21, 2026【夜尿症】おねしょ(夜尿症)の原因と治療|昭島・立川・福生・あきる野から通える専門医
- 4月 8, 2026糖尿病とは?原因・症状・治療から泌尿器科疾患との深い関係まで医師が徹底解説
- 4月 2, 2026高血圧症の症状・治療・予防法|最新ガイドライン対応の全知識
- 6月 12, 2024リベルサス(飲み薬)
アクセス
Access
あきしま駅前泌尿器科内科
〒196-0015 東京都昭島市昭和町2丁目1−6 Te昭島ビル 4F
JR青梅線 昭島駅南口徒歩2分
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| 8:45 〜 12:30 | ー | ● | ● | ● | ● | ● | ー |
| 14:00 〜 17:30 | ー | ● | ● | ● | ● | ● | ー |
- 月・日・祝日は休診です
- 診察の受付は、午前12:30まで/午後17:15までです
- 土曜日のみ12:00以降に受診していただく患者様には、厚生労働省の定めた診療報酬点数に基づき、50点の「夜間・早朝等加算(3割負担:150円、2割負担:100円、1割負担:50円)」を負担していただいております。
- クレジットカード(VISA・Mastercard・JCB・AMEX・Diners・Discover)決済可能です。
アプリをダウンロードいただくと診察・お会計が早くなります
患者様へのご案内(保険医療機関における書面掲示)
- 明細書について:当院は療担規則に則り明細書については無償で交付いたします。
- 一般名での処方について:後発医薬品があるお薬については、患者様へご説明の上、商品名ではなく一般名(有効成分の名称)で処方する場合がございます。
- 医療情報の活用について:当院は質の高い診療を実施するため、オンライン資格確認や電子処方箋のデータ等から取得する情報を活用して診療をおこなっています。
- 発熱患者様への対応について:当院では受診歴の有無に関わらず発熱患者様等の受入れをおこなっております。